Dra. Mariana Ceriotto*
RESUMEN
En los últimos años se ha producido un aumento en la circulación de arbovirus trasmitidos por mosquitos. Entre ellos, el virus Zika ha sido identificado como origen de diversas patologías neurológicas siendo la más grave el síndrome congénito por virus Zika. En este artículo se presenta una revisión de los conceptos fundamentales epidemiológicos, clínicos, diagnósticos y preventivos con especial énfasis en los aspectos perinatales.
ABSTRACT
An increased circulation of arbovirus transmitted by mosquitoes has been reported in recent years. Among them, the Zika virus has been identified as a pathogen associated to different neurological problems; the most severe is the congenital syndrome by Zika virus. Most relevant concepts (epidemiological, clinical, diagnostic and preventive) are reviewed in the present article with highlight on the perinatal aspects.
Cómo citar:
Ceriotto M. Virus Zika hoy. Rev Enferm Neonatal. Diciembre 2018;28:12-20.
EL VIRUS Y SU CIRCULACIÓN
El virus Zika (ZIKV) es un arbovirus que se relaciona con otros flavivirus patógenos transmitidos por vectores artrópodos, entre ellos el virus del dengue, la fiebre amarilla, el chikunguña y los virus de la encefalitis japonesa. El principal reservorio en la naturaleza es el mono, aunque también se ha detectado en roedores.1,2 Se transmite entre los humanos fundamentalmente por picaduras de mosquitos Aedes (la especie Aedes aegypti es la responsable de la mayoría de las transmisiones, vinculada a ambientes urbanos), por vía transplacentaria, por contacto sexual vaginal, anal u oral, y por transfusión de hemoderivados.1-3
El virus fue descubierto en 1947 en el Bosque de Zika, Uganda, en una colonia de monos Rhesus en la selva. Cinco años más tarde, en 1952, se dieron los primeros casos en humanos, también en Uganda y en Tanzania.
Se dieron casos esporádicos en el hombre durante la década de 1970 y hasta hace pocos años se habían contabilizado un reducido número de casos en humanos. La primera transmisión documentada fuera de las zonas endémicas tradicionales en África y Asia, sucedió a finales del 2003; un brote en Polinesia afectó a unas 55 000 personas. Más tarde, en 2007, año en que el virus mostró gran capacidad epidémica, causó un brote epidémico en el área de Océano Pacífico, en Malasia y Micronesia, con 5000 casos, y más tarde en el año 2013, en la Polinesia Francesa. Desde entonces múltiples estudios han confirmado anticuerpos frente al ZIKV en muchos países de África y Asia.1,3,4
En marzo de 2014 Chile notificó a la Organización Panamericana de la Salud y a la Organización Mundial de la Salud (OPS/OMS) la confirmación de un caso de transmisión autóctona de fiebre por el ZIKV en la isla de Pascua. La misma coincidió con la presencia de otros focos de transmisión en islas del Pacífico.
La aparición del virus Zika por primera vez en las Américas, ocurrió en Brasil a principios de 2015. Se especula que un individuo virémico llegó al país para asistir a la Copa Mundial de Fútbol de la Federación Internacional de Fútbol Asociación (FIFA) del verano anterior, dando como resultado la transmisión de bajo nivel no detectada.5
A partir de ese momento la diseminación se expandió por diferentes áreas del Brasil; se estima que a fines de 2015 había 1,3 millones de casos sospechosos. En el año 2016 la OMS decretó la Emergencia de Salud Pública debido a la confirmación del síndrome congénito por virus Zika, con más de 4300 casos de microcefalia reportados en Brasil.3,6 En la actualidad la mayoría de los países de las Américas, incluso México, han reportado casos de infección por virus Zika. A partir de la diseminación y la declaración de la emergencia, una serie de medidas de prevención y vigilancia fueron tomadas tanto por los países afectados como por aquellos en riesgo de introducción del virus a través de los viajeros.6-8 El grupo de mujeres embarazadas o en edad fértil es en la actualidad al que más se recomiendan acciones de prevención (Tablas 3 y 4).
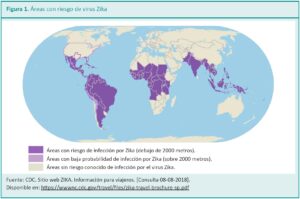
En el siguiente mapa (Figura 1) pueden verse los países clasificados según el riesgo de infección, asociado a la altura sobre el nivel del mar. Esta asociación se basa en las posibilidades de circulación de las especies Aedes, el vector.
Los mosquitos que pueden transmitir el Zika viven en lugares por debajo de los 2000 metros. Las probabilidades de contraer Zika por picaduras de mosquitos que vivan por encima de esa altitud son muy bajas.
En la actualidad, la epidemia por virus Zika se puede considerar estabilizada en la región de las Américas y, aunque se notifican casos y brotes en nuevos territorios, en un gran número de países la transmisión del virus se mantiene de forma endémica.9,10
En Argentina el primer brote fue detectado entre marzo y abril de 2016. Es un país considerado por la OMS como de “nueva introducción del virus o re-introducción, con transmisión activa” (Categoría 1).
En el año 2017 fueron notificados 252 casos (probables + confirmados) con una ocurrencia mayoritaria en Salta, y en menor medida en Chaco y Formosa. Si bien la mayoría proviene de brotes de origen importado, se confirmaron algunos casos autóctonos. Al menos 7 casos de síndrome de Zika congénito, habían sido confirmados hasta 2017, estudiados por las jurisdicciones y el laboratorio nacional de referencia del Instituto Nacional de Enfermedades Virales Humanas de la Administración Nacional de Laboratorios e Institutos de Salud (INEVH-ANLIS).11
Un análisis realizado por la Registro Nacional de Anomalías Congénitas (RENAC) de Argentina, mostró un significativo incremento de la prevalencia de microcefalia asociada al diagnóstico de infección por ZIKV a partir de 2016.12