Lic. Esp. Mónica Barresi*
Extracción de muestras sanguíneas en neonatología
RESUMEN
La mayoría de los neonatos que ingresan a la Unidad de Cuidados Intensivos Neonatales requieren de distintos exámenes de laboratorio. A través de las determinaciones analizadas se obtiene información valiosa para el diagnóstico y tratamiento del recién nacido, a partir de las cuales se toman decisiones para el tratamiento y evolución oportunos. Decidir la vía de acceso y el volumen necesario de sangre para la toma de muestras será una evaluación que estará a cargo de enfermería y requiere de pensamiento crítico.
Este artículo aborda las distintas técnicas de extracción de sangre en recién nacidos, sus ventajas y desventajas, y pretende brindar claves a los profesionales de enfermería para su correcta elección.
Palabras clave: recién nacidos, cuidados intensivos neonatales, recolección de muestras de sangre, venopuntura, punción de talón, catéter umbilical.
ABSTRACT
Most neonates admitted to the Neonatal Intensive Care Unit require different laboratory tests. Through the determinations analyzed, valuable information is obtained for the diagnosis and treatment of the newborn, from which decisions are made for a timely treatment and evolution. Deciding the access route and the necessary volume of the blood sampling will be an evaluation that will be carried out by the nursing staff and requires critical thinking.
This article addresses the different techniques of blood sampling in newborns, their advantages and disadvantages, and aims to provide keys to nursing professionals for their correct choice.
Keywords: newborn, ventilatory modes, lung injury, invasive mechanical ventilation.
Cómo citar:
Barresi M, Extracción de muestras sanguíneas en neonatología. Rev Enf Neonatal. Abril 2021;35:39-47.
INTRODUCCIÓN
En las unidades neonatales, los exámenes de laboratorio son un complemento de interés como ayuda diagnóstica. Generalmente se solicitan exámenes de sangre para conocer el estado hematológico, el me-dio interno, así como para conocer la oxigenación del neonato enfermo. También se realizan extracciones de sangre en las maternidades y en consultorios de atención primaria, a recién nacidos (RN) sanos para determinaciones sencillas o de rutina para la pesquisa de enfermedades metabólicas.
Para obtener las muestras de sangre se realizan diferentes procedimientos, según la edad gestacional (EG) del niño, su estado y el tipo de análisis solicitado. Los cuidados de enfermería están centrados en la realización de la técnica de extracción de sangre, para evitar la aparición de complicaciones según el procedimiento realizado y minimizar la exposición de los RN a riesgos innecesarios y potencialmente graves.
El resultado obtenido a través de las determinaciones de laboratorio puede modificar el diagnóstico y tratamiento en los pacientes. Es relevante realizar estas técnicas con compromiso y responsabilidad, y evaluar las características individuales de cada neonato, para poder obtener el resultado y actuar en consecuencia.
Es fundamental el manejo del dolor durante el procedimiento a través de medidas de cuidado no farmacológico, complementarias, preventivas y de integración de la familia.
DESARROLLO
La extracción sanguínea consiste en la recolección de una muestra de sangre arterial, venosa o capilar con el fin de analizarla, y realizar exámenes de laboratorio.
Para la extracción de una muestra de laboratorio, enfermería puede seleccionar una de las siguientes técnicas:
• Extracción de sangre a través de punción de talón.
• Extracción de sangre a través de punción venosa periférica.
• Extracción de sangre a través de catéter umbilical arterial.
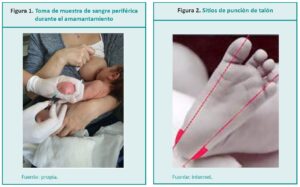
La selección de la técnica dependerá de muchos facto-res, que se desarrollarán en el texto. Cada técnica tiene sus características, pero un cuidado común a todas es la prevención y/o disminución del dolor. Las medidas comprenden las terapias no farmacológicas como el contacto piel con piel, la contención del neonato, la succión no nutritiva con chupete o sucrosa al 24 %, o bien, si el estado del neonato lo permite realizar el procedimiento en contacto piel a piel o amamantado por su madre (Figura 1).
Punción de talón
Es la extracción de sangre a través de la punción periférica del talón, con el objetivo de obtener pequeños volúmenes de sangre, menos de 2,5 ml con fines diagnósticos, como alternativa a la punción venosa o arterial.
La sangre capilar que se obtiene de la punción del talón refleja la mezcla de sangre de las arteriolas, vénulas y capilares, y también contiene líquido intersticial e intracelular.
La extracción sanguínea de talón es un procedimiento doloroso de moderada intensidad, susceptible de tratamiento no farmacológico. Un adecuado procedimiento de contención de enfermería, junto con el complemento de la succión no nutritiva, o realizar la práctica en brazos de la madre mientras lo amamanta, disminuye de forma significativa el malestar y el llanto, por lo que no se consideran necesarios otros procedimientos analgésicos.
Aspectos a tener en cuenta:
• La punción del talón en el RN debe realizarse en las porciones laterales de la superficie plantar del mismo y nunca en la zona central, (Figura 2) dada la proximidad del hueso calcáneo y el riesgo de osteocondritis que ello conlleva.
• Colocar el miembro inferior del neonato a un nivel más bajo que el corazón, aumenta la presión venosa y ayuda a obtener una mejor afluencia de sangre, ya que la gota de sangre cae por gravedad sobre el contenedor.
• Se pueden extraer pequeños volúmenes que van de entre 0,1 a 2,5 ml.1
Evaluación del neonato
Se deberá evaluar al paciente, su estado general, su peso y edad gestacional, y en particular la superficie del talón, antes de realizar la toma de muestra ya que pueden existir situaciones que dificulten la extracción como en los siguientes casos:
• Cuando haya disminución del flujo periférico, será dificultosa la extracción porque se pueden provocar lesiones en la piel por exceso de presión y dar además resultados poco fiables.
• Si existe compromiso vascular y se observan cambios de coloración de la extremidad por presencia de catéteres venosos o arteriales, que disminuyen la perfusión.
• La presencia de edemas en los miembros inferiores disminuye el sangrado provocando dificultades en la extracción, alteración de los valores de laboratorio y hasta lesión en el talón por aumento en la presión.
• Valores de hematocrito extraídos por punción en las primeras horas de vida, pueden dar valores mayores a los reales, y la PO2 reflejada es más baja que la real, debido a la estasis venosa que presenta el neonato durante las primeras horas de vida.
• En caso de policitemia, se hace difícil que la sangre fluya; el aumento de la presión en el talón puede causar hemólisis y resultados erróneos.
• En casos de trastornos de coagulación tener en cuenta que puede aumentar tanto el riesgo de desarrollar equimosis como de sangrado local.2
Evaluación de la zona de punción
Antes de punzar, realizar una exhaustiva evaluación de la zona de punción debido a que las múltiples punciones pueden causar edema, lesión localizada y hasta infección, y dar como resultado hemólisis y contaminación de la muestra hasta obtener valores erróneos relacionados con los electrolitos sodio y potasio.
Materiales (Figura 3)
• Guantes de examinación no estériles.
• Gasas estériles.
• Clorhexidina al 1 % en solución alcohólica o según la recomendación del Comité de Control de Infecciones de la institución.
• Lanceta menor a 2,4 mm de largo del punzante para recién nacidos de término y de 2 mm para los prematuros.3
• Capilares y/o contenedores según determinaciones indicadas.
• Sucrosa al 24 % en jeringa de 1 ml.
• Descartador de cortopunzantes.
• Equipo para medición de glucemia por tiras reactivas
• Apósito embebido en agua tibia que podría utilizarse para vasodilatar la zona.

Procedimiento
• Es recomendable hacer el procedimiento entre dos operadores: mientras uno realiza la punción propiamente dicha el otro brindará contención al neonato, con las medidas no farmacológicas elegidas previamente.
• Identificar al paciente.
• Verificar la orden de laboratorio.
• Realizar el cálculo exacto de la cantidad de sangre a extraer. Si el volumen excede los 2,5 ml de sangre, se deberá elegir otro método de extracción.
• Contabilizar previamente el volumen de la sangre a extraer.
• Acordar con el laboratorio el mínimo volumen a extraer en casos de neonatos menores de 1000 g.
• Explicar a la familia el procedimiento a realizar. Si desean colaborar pueden contener a su hijo con sus manos, efectuar contacto piel a piel o amamantar durante el procedimiento, si el estado del neonato lo permite, como analgesia no farmacológica.
• En ausencia materna, se puede administrar sucrosa al 24 % por vía oral, a través de la succión del chupete, según el protocolo del servicio, o bien el dedo con guante del segundo operador (dosis 0,5 ml por kg).4-6
• Realizar envoltura de contención, que permita mantener las extremidades flexionadas y alineadas hacia la línea media y brindar estabilidad como medida neuroprotectora.
• Realizar el lavado de manos antiséptico.
• Respecto al precalentamiento de la zona, para realizar vasodilatación local, no hay acuerdo sobre la conveniencia de la técnica para facilitar el sangrado. El calentamiento no controlado puede provocar quemaduras.7 Sin embargo, se considera que esta práctica puede realizarse en un marco de seguridad, si se respetan las siguientes precauciones para prevenir estos eventos:
• Entibiar el sitio de la punción; envolver el pie hasta el tobillo en forma de bota con un apósito embebido con agua tibia, que no debería exceder los 40 °C; utilizar un termómetro para controlar, a fin de no quemar la piel, durante 5 a 10 minutos.
• Algunos autores sostienen la práctica de masajear suavemente el talón, en vez de entibiarlo, pero no hacer el masaje con la mano con guante de látex. Esto ayuda a la vasodilatación de la zona y facilita la salida de la sangre, pero puede producir lesiones en la piel por fricción.
• Ubicar al RN con la envoltura de contención en decúbito supino, que favorecerá colocar el talón por debajo del nivel del cuerpo y mejorar el flujo de sangre.
• Colocarse guantes de exanimación no estériles.
• Realizar antisepsia con clorhexidina al 1 % y dejar actuar 20 seg.8
• Respecto a la elección de la zona del talón a punzar, la punción debe hacerse en la porción lateral de la superficie plantar del talón y no debe exceder los 2,4 mm de profundidad, ya que es la distancia que hay entre la piel y el calcáneo. Se deben evitar los sitios previamente punzados, porque se consideran potencialmente infectados.2
• Sostener el talón del RN en forma segura con la mano no dominante.
• Respecto a la elección del dispositivo para punzar el talón, se elige una lanceta estéril. Utilizar de preferencia una lanceta automática. En el caso de lancetas manuales, introducir la punta de la lanceta en el talón con un sólo movimiento rápido y seguro en dirección casi perpendicular a la superficie del pie, sin girarla en el tejido. No utilizar agujas de inyección, ya que no puede calcularse la profundidad de la punción, ni bisturíes que lesionan el tejido. Estos elementos no tienen freno alguno, penetran distancias mucho más allá de lo recomendado y aumentan las posibilidades de complicaciones.
• Descartar la primera gota de sangre, ya que con-tiene líquido intersticial y puede dar falsos resultados o alterar el análisis de pesquisa metabólica neonatal.
• Aplicar presión intermitente suave alrededor del talón para permitir el llenado del talón; evitar exprimir el área circundante ya que se produce hemólisis y se puede mezclar el líquido intersticial con las gotas de sangre.
• La gota de sangre debe caer dentro del capilar o bien en el cartón para la realización de la pesquisa neonatal.
• Colocar los capilares en forma horizontal y dejar que la gota de sangre los llene por capilaridad.
• No volver a punzar el mismo lugar ni utilizar la misma lanceta; volver a vasodilatar la zona si la muestra no fue suficiente.
• Esperar que deje de sangrar con presión suave, para evitar colocar adhesivos en la piel.

• Rotular cada una de las muestras obtenidas y enviar al laboratorio de inmediato.
• Retirar y acomodar todos los insumos.
• Realizar un nuevo lavado de manos.
• Registrar el procedimiento y el volumen de sangre extraída si el RN tiene indicación de balance de ingresos y egresos.
• El tiempo entre la extracción y el procesamiento de la muestra modifica los valores de laboratorio, sobre todo en el dosaje de glucemia y en los gases en sangre. En el caso de una extracción de sangre para un estado ácido-base, es importante tener presente que el pH disminuye después de 20 minutos a temperatura ambiente, permanece estable durante 2 horas a 0 °C, la PO2 es poco segura después de 30 minutos a 0 °C. A mayor tiempo en el procesamiento de la muestra, mayor posibilidad que la misma se coagule.9
Venopunción (VP)
Es un procedimiento frecuente realizado en neonatología para la obtención de muestras de sangre. Sus ventajas incluyen un menor riesgo de que la muestra se hemolice o coagule, ya que una vez que se hace efectiva la venopuntura, la sangre fluye con facilidad y permite obtener un mayor volumen para garantizar todas las determinaciones indicadas. La desventaja atribuida a la VP, es la necesidad de contar con personal experimentado y que el total de tiempo invertido para la obtención de la muestra, dependerá en parte de la capacidad del operador.
Tiene como objetivo conocer los elementos normales de la sangre, determinar la presencia de tóxicos, agentes infecciosos en los estudios bacteriológicos y otras sustancias en la sangre, así como vigilar y controlar el equilibrio ácido-base en la gasometría venosa.
El procedimiento se realizará entre dos operadores, uno realizará la punción propiamente dicha y el otro le dará contención al neonato con las medidas no farmacológicas elegidas.
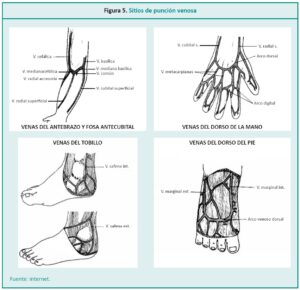
Los sitios más habituales para la obtención de mues-tras son:
• Fosa antecubital: vena basílica, cefálica y mediana.
• Antebrazo: vena radial, cubital y mediana.
• Mano: venas dorsales de la mano.
• Tobillo: safena interna y externa.
• Pie: venas dorsales del pie. (Figura 5).10
Se recomienda desestimar las venas del cuero cabelludo, en tanto se disponga de otra opción, por tratarse de un procedimiento doloroso y consecuentemente podría provocar un aumento de la presión intracraneana en neonatos pequeños.
Selección del material punzante:
• Agujas, 25 G o 27 G, de acuerdo con el peso del neonato.
• Catéteres (tipo mariposa), que pueden acortarse para recolectar fácilmente las gotas en el contenedor de micrométodo.
En caso de realizar una toma para la pesquisa neonatal no se deben utilizar jeringas puesto que el paso de la aguja al papel de la sangre da muestras sobresaturadas, no válidas para el procesamiento.
Procedimiento:
• Identificar al paciente con dos datos duros, que sean solo de ese paciente, apellido y fecha de nacimiento o apellido e historia clínica.
• Verificar la indicación médica sobre las determinaciones de laboratorio solicitadas.
• Preparar las etiquetas de identificación para cada una de las muestras.
• Facilitar la presencia de la familia y explicar el procedimiento a realizar.
• Proceder al lavado de manos.
• Evaluar al neonato y seleccionar el sitio de punción, de acuerdo a la integridad de la piel y la presencia de vías periféricas.
• Preparar de bandeja con los insumos a utilizar: clorhexidina al 1 % o al 2 % según la disponibilidad del servicio, gasas estériles, agujas 25 G o 27 G, de acuerdo al peso del neonato, guantes de látex de protección, lazo, tela adhesiva, descartador de corto punzantes y jeringas heparinizadas, contenedores de micrométodo y/o capilares de acuerdo a la solicitud indicada.
• Realizar segundo lavado de manos, de ambos operadores inmediatamente antes de tomar contacto con el paciente.
• Colocarse guantes.
• Brindar arropamiento anatómico, a fines de inmovilizar al RN, mantener una posición cómoda y permitir la observación del miembro.
• Administrar tratamiento no farmacológico mientras el segundo operador sujeta el miembro selecciona-do para la obtención de la muestra y lo envuelve con una gasa de 3 cm por arriba del sitio a punzar, coloca posteriormente el lazo de sujeción y, se evita así, la lesión en la piel del neonato. Se puede evitar el lazo, si el 2° operador sostiene el brazo y realiza una leve presión. Los lazos de sujeción deben ser de material suave, para evitar hematomas en el brazo.11
• Realizar antisepsia de la piel, dejar secar y punzar la vena.
• Punzar la piel y posteriormente la vena, con un ángulo entre 15º y 30º respecto a la piel, con el bisel de la aguja hacia arriba.
• Al fluir sangre a través de la venopuntura, el operador carga los contenedores y/o capilares.
• Retirar el lazo de sujeción y realizar una leve presión con gasa seca sobre el sitio de punción con el objetivo de que deje de sangrar.
• Esperar que cese el sangrado, para evitar la colocación de adhesivos en la piel.
• Rotular cada una de las muestras obtenidas y enviar al laboratorio.
• Brindar un confort adecuado al neonato.
• Ofrecer a los padres colaborar para calmar el llanto, acunar, contener y arropar.
• Retirar y acomodar todos los insumos.
• Realizar un nuevo lavado de manos
• Registrar el procedimiento y el volumen de sangre extraída en el balance.
Aspectos a tener en cuenta:
• Cambiar de aguja en caso de intento fallido en la punción.
• No extraer sangre de una vena donde se haya colocado un catéter con un plan de hidratación, ya que la muestra estaría contaminada por los componentes que contiene la solución y no daría valores reales.
• Evitar la punción en zonas con infección local o hematomas.
• Elegir las venas superficiales en recién nacidos (RN) con alteraciones de coagulación, para evitar la punción de venas profundas.
• Limitar los intentos de punción por cada operador y solicitar ayuda a otro operador cuando no es posible obtener la muestra.12
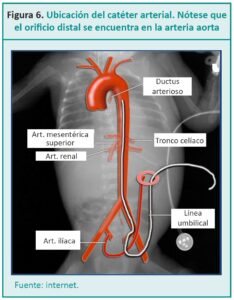
EXTRACCIÓN DE SANGRE A TRAVÉS DE UN CATÉTER UMBILICAL ARTERIAL
Consiste en la obtención de muestras a través de catéteres arteriales umbilicales, para análisis de sangre, cuando se prevén determinaciones frecuentes en neonatos en estado crítico.
La extracción de sangre a través de catéteres umbilicales centrales debe realizarse bajo estricta técnica estéril, por tanto, debe haber dos operadores, uno para el procedimiento estéril y otro operador quien estará pendiente de las necesidades que se presenten.
Entre los riesgos, las infecciones asociadas a catéteres umbilicales son las más graves e impactan negativa-mente en la salud de los neonatos.13
Preparación de materiales para la extracción:
Bandeja con los siguientes elementos:
• Campo estéril liso.
• Guantes estériles.
• Jeringas de 3 y 5 ml.
• Agujas.
• Gasas estériles o apósitos embebidos en envase individual de alcohol al 70 %.
• Alcohol al 70 %.
• Solución fisiológica ampollas.
• Tubos de laboratorio para las determinaciones indicadas.
• Equipo para la detección de glucemia con tirillas reactivas.
• Jeringa con solución heparinizada.
• Descartador de agujas.
Procedimiento
• Informar a los padres si estuvieran presentes sobre la técnica que realizará a su hijo.
• Realizar el lavado de manos antiséptico con clorhexidina al 4 %, antes de la extracción de sangre con catéter arterial umbilical, y secar las manos con paño estéril. Colocar guantes estériles. Este será el operador estéril.
• El segundo operador, entrega al enfermero o enfermera, un campo liso estéril para armar la mesa y el material a utilizar.
• El operador estéril carga una jeringa de 3 ml o 5 ml con solución fisiológica. Evitar las jeringas de 1 ml, ya que realizan una presión mayor sobre el vaso y la circulación sanguínea.
• El operador estéril realiza antisepsia del tapón tipo clave o llave de 3 vías si no cuenta con el sistema cerrado, con apósitos con alcohol o gasa estéril embebida en alcohol durante 15 segundos.
• Colocar el campo estéril por debajo del catéter.
• Conectar una jeringa seca en la línea arterial y comenzar a extraer sangre lentamente hasta llegar a 1,5 ml. Mientras se mantiene la jeringa en posición vertical con el pico hacia abajo para evitar el ingreso de aire.
• La velocidad de extracción de la muestra debe ser realizada en 40 segundos para evitar fluctuaciones bruscas del flujo sanguíneo cerebral.14
• Retirar la jeringa con la sangre extraída y reservar la misma en el campo estéril.
• Realizar la extracción de sangre de acuerdo con las determinaciones solicitadas, y entregarlas al operador no estéril, para que cargue los contenedores y/o capilares con sangre, y puedan ser enviadas con los datos de identificación del paciente al laboratorio.
• Controlar la glucemia con una tira reactiva.
• Enviar las muestras al laboratorio.
• El operador estéril, lava el catéter y lo sella con 0,4 ml de solución fisiológica luego de la extracción de sangre para mantener la permeabilidad.
• Descartar los materiales según corresponda.
• Retirarse los guantes, descartar y lavarse las manos.15
Cuidados al neonato luego de la extracción de sangre
• Observar la perfusión de miembros inferiores y los signos de vasoespasmo.
• Registrar detalladamente el procedimiento, la tolerancia al mismo, el volumen extraído y el volumen infundido en el balance de ingresos y egresos.
• Evaluar los signos vitales luego del procedimiento: saturación, frecuencia cardiaca y respiratoria.
CONCLUSIÓN
Reconocer las necesidades especiales que tiene cada neonato al momento de realizar las extracciones de sangre, permite decidir a los enfermeros y enfermeras, cuál es la vía de acceso más conveniente para el paciente y el volumen de sangre requerido para las determinaciones indicadas.
Las limitaciones técnicas en los laboratorios de bioquímica, inmunología y bacteriología hacen que, con frecuencia, los volúmenes de sangre necesarios para ciertas determinaciones analíticas sean excesivos para el tamaño real de los pacientes neonatales. Es esperable que en los Servicios de Neonatología, se logre reducir el número de extracciones rutinarias de sangre y que enfermería pueda determinar el momento óptimo para realizar una extracción sanguínea, con el menor volumen de sangre posible.
En todos los casos habrá que incluir protocolos para el manejo del dolor.
Se debe trabajar de manera conjunta con la familia para realizar las intervenciones basadas en la premisa de una correcta obtención de muestras como también de la reducción del dolor como un estándar de calidad y clave para el cuidado centrado en el desarrollo de todos los neonatos.
* Esp. en Enfermería Neonatal. Jefa de Enfermería de Neonatología, Centro Obstétrico, Maternidad y Pediatría, Sanatorio Finochietto, CABA, Argentina.
Profesora de la Carrera de Especialización en Enfermería Neonatal, Universidad Austral, Buenos Aires, Argentina.
Correspondencia: mbarresi@sanatoriofinochietto.com
Recibido: 1 de agosto de 2020.
Aceptado: 5 de marzo de 2021.
REFERENCIAS
1.Chattás G. Extracción de sangre: punción capilar de talón. Rev Enf Neonatal. 2007; (3):24-28.
2. Vela Amieva M, Ibarra González I, Fernández Laínez C. Fundamentos teórico- prácticos para la toma correcta de la muestra de sangre del talón para el tamiz neonatal. Act Pediatric Méx. 2012;33(6):273-278.
3. Blumenfeld TA, Turi GK, Blanc WA. Recommended site and depth of newborn heel skin punctures based on anatomical measurements and histopathology. Lancet. 1979 Feb 3;1(8110):230-3.
4. Aguirre Unceta-Barrenechea A, Saitua Iturriaga G, Sainz de Rozas Aparicio I, Riveira Fernández D. Analgesia en la toma sanguínea de talón en los recién nacidos An Pediatr (Barc). 2008;69(6):544-7.
5. Murki, S. Subramanian, S. Sacarosa para la analgesia en recién nacidos sometidos a procedimientos dolorosos: Comentario de la BSR (última revisión: 1 de junio de 2011). La Biblioteca de Salud Reproductiva de la OMS; Ginebra: Organización Mundial de la Salud.
6. Stevens B, Yamada J, Ohlsson A, Haliburton S, Shorkey A. Sucrose for analgesia in newborn infants undergoing painful procedures. Cochrane Database Syst Rev. 2016 Jul;16(7): CD001069.
7. Fontana M, Seeger M. When a routine nursing procedure goes wrong: critical incident in a preterm infant. Neonatal and Pediatric Intensive Care Unit, Department of Pediatrics, Department of Pediatric Surgery Children‘s Hospital of Lucerne, Switzerland. Mayo 2012. [Consulta: 18-02-2021]. Disponible en: https://www. neonet.ch/application/files/4515/6622/9477/COTM_2012_05.pdf
8. Diomedi A, Chacón E, Delpiano L, Hervé B, et al. Antisépticos y desinfectantes: apuntando al uso racional. Re-comendaciones del Comité Consultivo de Infecciones Asociadas a la Atención de Salud, Sociedad Chilena de Infectología [Antiseptics and disinfectants: aiming at rational use. Recommendations of the Advisory Com-mittee on Healthcare Associated Infections. Sociedad Chilena de Infectología]. Rev Chilena Infectol. 2017 Apr;34(2):156-174.
9. Ministerio de Salud. Presidencia de la Nación. Pesquisa Neonatal. Programa Nacional de fortalecimiento de la detección de las enfermedades congénitas. Versión agosto 2011. [Consulta: 19-02-2021]. Disponible en: file:///C:/Users/neros/Downloads/0000000068cnt-p01-manual-de-procedimiento.pdf
10. Correcher Medina P, Pedrón Marzal G, Rey Simón R, Calvo Rigual F. Venopunción en el dorso de la mano. ¿Una alternativa a la punción del talón? An Pediatr (Barc). 2012 Dec;77(6):381-385.
11. Pérez Gaxiola G, Cuello García CA. La sacarosa disminuye el llanto de neonatos durante procedimientos menores, aunque el electroencefalograma no se modifica. Evid Pediatr. 2010;6:76.
12. WHO Guidelines on Drawing Blood: Best Practices in Phlebotomy. Geneva: World Health Organization; 2010. 6, Pediatric and neonatal blood sampling. [Consulta: 2-03-21]. Disponible en: https://www.ncbi.nlm.nih. gov/books/NBK138647/
13. Cáceres-Papadakis GU, Pérez-Villalobos HM, Ugalde-Fernández JH, Gamboa-Cázares IA. Complicaciones asociadas a la colocación de catéteres umbilicales en neonatos. Rev Mex Pediatr. 2007;74(2):70-73.
14. Schulz G, Keller E, Haensse D, Arlettaz R, et al. Slow blood sampling from an umbilical artery catheter prevents a decrease in cerebral oxygenation in the preterm newborn. Pediatrics. 2003 Jan;111(1):e73-6.
15. Lotze A, Rivera O, Whalton D. Monitorización continua de los gases en sangre. En Mac Donald MG, Ramasethu J. Altlas de Procedimientos en Neonatología. 3ra. Ed. Editorial Panamericana, 2005, 60-75.













