Faulhaber FRS, Procianoy RS, Silveira RC.
Am J Perinatol. 2019 Feb;36(3):252-257.
Comentado por: Lic. Esp. Yanina Boidi*
RESUMEN
La hiperbilirrubinemia es una de las principales causas de internación en recién nacidos de término (RNT) y cercanos al término, en las Unidades de Cuidados Intensivos Neonatales (UCIN) durante las primeras dos semanas de vida. A nivel mundial, afecta al 60 % de los RNT y al 80 % de los recién nacidos prematuros. Se estima que uno de cada diez neonatos desarrollará hiperbilirrubinemia, y requiere vigilancia estrecha y tratamiento.1
El tratamiento estándar más utilizado para su resolución es la luminoterapia (LMT). Esta consiste en colocar al RN sin ropa, usando solo pañal y protector ocular bajo una fuente de luz especialmente diseñada para esta finalidad, con el objetivo de transformar la bilirrubina en derivados hidrosolubles y de esta manera facilitar su eliminación del organismo.
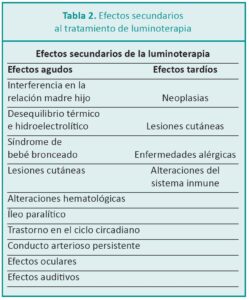
El efecto tóxico más temido de la hiperbilirrubinemia es la encefalopatía o kernicterus. Sin embargo, desde hace unos años se describen efectos secundarios agudos y a largo plazo, asociados a enfermedades que se expresarán en otras etapas de la vida. Numerosos estudios evalúan estos posibles efectos adversos a nivel del sistema inmunológico, inflamatorio y genotóxicos de la luminoterapia. Los autores realizan una revisión de la literatura sobre la ictericia neonatal, el tratamiento de luminoterapia y los eventuales efectos adversos en recién nacidos prematuros tardíos y de término.
Podría afirmarse que este tratamiento no es inofensivo como se ha creído hasta ahora.
Palabras clave: ictericia, hiperbilirrubinemia, recién nacido, luminoterapia, efectos secundarios.