Lic. Esp. Paulo Arnaudo*
RESUMEN
Los recién nacidos (RN) presentan una mayor predisposición a padecer atelectasias pulmonares debido a sus características anatómicas y fisiológicas. Ejemplo de ellos son la disminución del calibre de las vías aéreas, reparos anatómicos menos consistentes, menor número de canales de ventilación colateral, presión transpulmonar cero al final de la espiración y una pared torácica débil en comparación con el adulto.
Los recién nacidos pretérminos (RNPT) merecen una mención especial debido a la inmadurez de los tejidos pulmonares, disminución de la compliance, y calidad y cantidad de surfactante endógeno, relacionado a la edad gestacional.
La tendencia en las unidades de cuidados intensivos neonatales (UCIN) es evitar o disminuir los días de ventilación invasiva y administración de oxígeno para prevenir la displasia broncopulmonar (DBP) y la retinopatía del prematuro (ROP), entre otros aspectos. Existen eventos clínicos en los cuales la necesidad de colocación de un tubo endotraqueal (TET) y el uso de asistencia ventilatoria mecánica (AVM) se transforman en requerimientos terapéuticos esenciales para la recuperación del neonato.
Los días de permanencia en AVM, traen consigo alteraciones en los mecanismos protectores de las vías respiratorias; al disminuir la actividad ciliar y aumentar la producción de moco, se genera una respuesta inflamatoria con edema y necrosis del epitelio respiratorio. Estos factores inciden en la dificultad de movilización de las secreciones fuera del área traqueobronquial, con aumento de la resistencia de las vías respiratorias y producción de atelectasias.
Hay algunos tratamientos que se perfilan promisorios, pero que aún no se ha demostrado su eficacia y seguridad en neonatos; tal es el caso de la desoxirribonucleasa recombinante humana inhalatoria con efectividad demostrada en atelectasias para pacientes pediátricos.
Actualmente los cuidados que tienen evidencia respecto de la prevención o mejora de las obstrucciones y atelectasias son las condiciones para la administración de la mezcla de gases, el drenaje postural y la selección de la modalidad ventilatoria.
Palabras clave: atelectasia, desoxirribonucleasa recombinante humana, secreciones mucosas, recién nacido.
ABSTRACT
Newborns have a greater predisposition to suffer from pulmonary atelectasis due to their anatomical and physiological characteristics. Examples of these are decreased caliber of the airways, less consistent anatomical repairs, fewer collateral ventilation channels, zero transpulmonary pressure at the end of expiration and a weak chest wall compared to the adult.
Preterm newborns deserve special mention due to the immaturity of the lung tissues, decreased compliance, and quality and quantity of endogenous surfactant, related to gestational age.
The trend in neonatal intensive care units (NICU) is to avoid or reduce the days of invasive ventilation and oxygen administration to prevent bronchopulmonary dysplasia (BPD) and retinopathy of prematurity (ROP), among other aspects.
There are clinical events in which the need to place an endotracheal tube (ETT) and the use of mechanical ventilatory assistance (MVA) are transformed into essential therapeutic requirements for the recovery of the newborn.
The days of stay in MVA bring with them alterations in the protective mechanisms of the respiratory tract; By decreasing ciliary activity and increasing mucus production, an inflammatory response is generated with edema and necrosis of the respiratory epithelium. These factors affect the difficulty of mobilization of secretions outside the tracheobronchial area, with increased resistance of the respiratory tract and production of atelectasis.
There are some treatments that are promising, but their efficacy and safety in neonates has not yet been demonstrated; such is the case of recombinant human deoxyribonuclease inhalation with demonstrated efectiveness in atelectasis for pediatric patients.
Currently the care that has evidence regarding the prevention or improvement of obstructions and atelectasis are the conditions for the administration of the gas mixture, the postural drainage and the selection of the ventilatory modality.
Palabras clave: atelectasis, recombinant human deoxyribonuclease, mucous secretions, newborn.
Cómo citar:
Arnaudo P. Atelectasias en el paciente neonatal. Rev Enferm Neonatal. Abril 2018;26:35-40.
INTRODUCCIÓN:
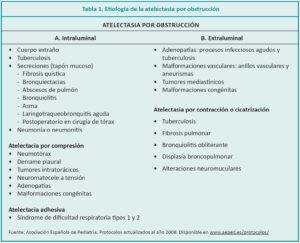
Se define atelectasia al colapso de una región pulmonar periférica, segmentaria, lobar o masiva de uno o ambos pulmones, que causa compromiso de la función pulmonar e imposibilita el correcto intercambio gaseoso. La misma es multifactorial y puede deberse a trastornos de tipo intra- o extrapulmonares (Tabla 1); si bien no representa una entidad patológica en sí misma, se asocia a una comorbilidad respiratoria preexistente.1